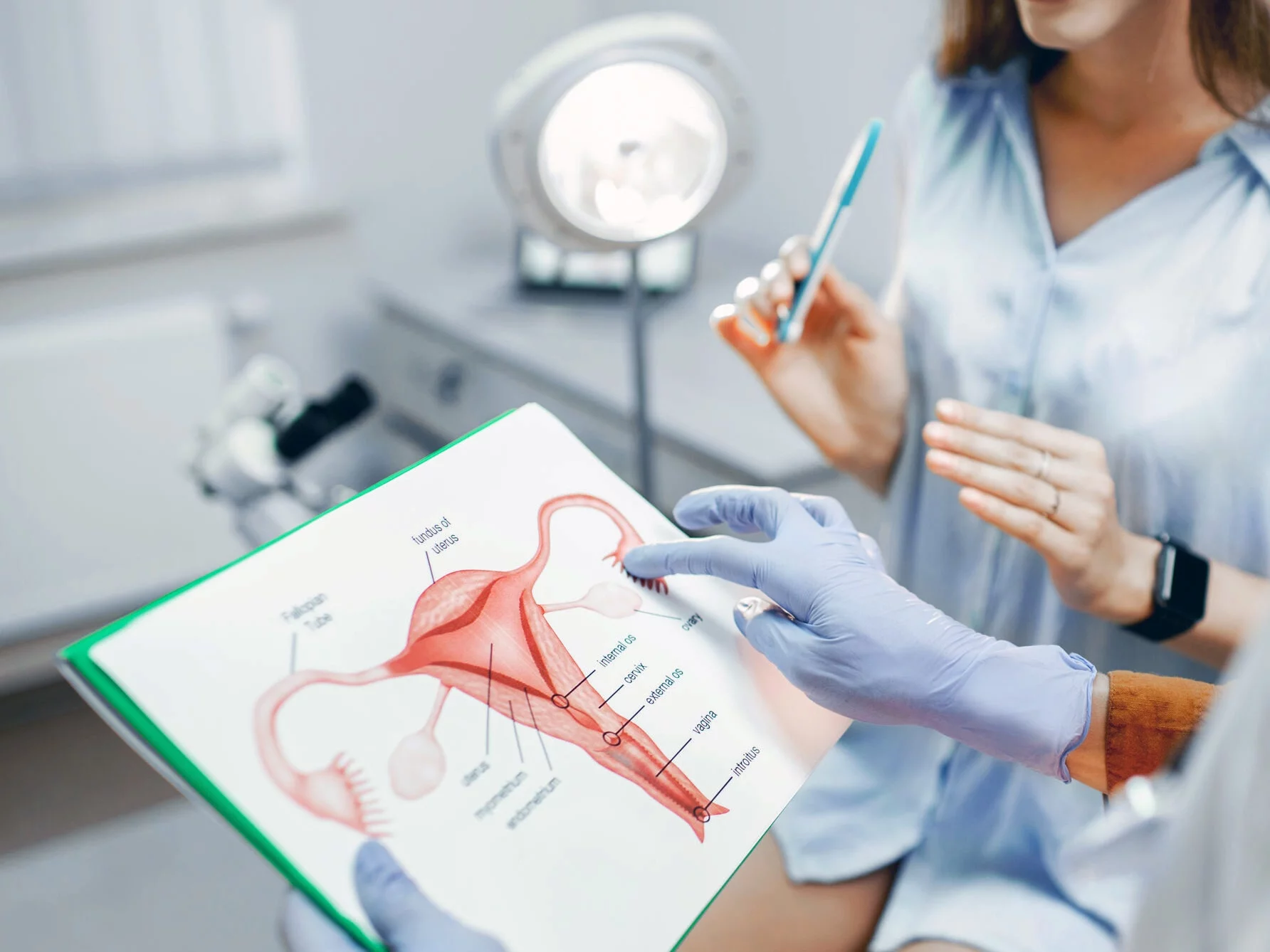
Rak endometrium jest niechlubnym wyjątkiem: w przypadku tego nowotworu w ostatnich latach rośnie nie tylko liczba zachorowań, ale też zgonów. Dziś już wiemy, że – podobnie jak w przypadku raka piersi, nie można mówić o jednym „raku piersi”, tak samo jest w przypadku raka endometrium. W leczeniu niektórych podtypów raka endometrium szansą może być immunoterapia. Dobra wiadomość jest taka, że od 1 kwietnia 2025 r. do refundacji wchodzi pierwsza immunoterapia w pierwszej linii zaawansowanego raka endometrium.
Katarzyna Pinkosz: W przypadku większości nowotworów zachorowalność co prawda rośnie, ale spada śmiertelność. Niechlubnym wyjątkiem jest rak endometrium (trzonu macicy): w tym przypadku rośnie nie tylko zachorowalność, ale też śmiertelność. Mówimy o tym już od pewnego czasu. Jak to wytłumaczyć? Ten nowotwór „opiera się” postępowi w medycynie?
Prof. Ewa Kalinka, kierownik Kliniki Onkologii Instytutu Centrum Zdrowia Matki Polki: Kiedyś myśleliśmy, że rak endometrium to jedna choroba – dziś wiemy, że są co najmniej cztery typy raka endometrium, z których trzy znamy dość dobrze, a w przypadku czwartego jeszcze do końca nie wiemy, na czym polegają podstawowe mechanizmy, które powodują nowotworzenie. Część podtypów odpowiada bardzo dobrze na leczenie, inne – bardzo źle. Niektóre wymagają raczej immunoterapii, z kolei inne – chemioterapii. Wszystko to powoduje, że podejście do pacjentki z rakiem endometrium powinno być niezwykle spersonalizowane, jeśli chodzi o leczenie.
Już od 2 lat mamy zalecenia Polskiego Towarzystwa Ginekologii Onkologicznej; czy lepsza diagnostyka i zrozumienie biologii raka endometrium mogą przełożyć się na lepsze efekty leczenia?
Oczywiście. Mamy już nowe zalecenia europejskie, które ukazały się w lutym 2025 roku, one jeszcze bardziej uwzględniają to, co wynika z diagnostyki molekularnej. Musimy dziś przekonać całe środowisko medyczne, że leczenie pacjentek bez rozpoznania podtypu raka endometrium jest błędem. Musimy to również uświadomić naszym pacjentkom. Bardzo często w swojej praktyce widzę, że pacjentka jest po operacji czeka na wynik histopatologiczny, ale gdy mówimy, że musimy poczekać na wynik badań molekularnych – co potrwa 2-3 tygodnie – to jej kojarzy się to z ryzykiem, że choroba może wymknąć się spod kontroli.
Staramy się edukować pacjentki, żeby zrozumiały, że tylko dobrze dopasowane leczenie jest w stanie z jednej strony pomóc, a z drugiej – nie narazić na nadmierne skutki uboczne.
Wspomniała Pani o diagnostyce molekularnej – kiedy należałoby ją wykonać?
Odpowiem z naszej praktyki. W Instytucie Centrum Zdrowia Matki Polki w Łodzi 2,5 roku postawiliśmy sobie za cel, żeby wykonywać diagnostykę od razu w momencie potwierdzenia raka endometrium. Kiedy przychodzi pacjentka z rakiem endometrium, musimy zrobić badania obrazowe, rezonans miednicy, tomografię i dopiero wówczas poddać kwalifikacji do leczenia operacyjnego. Mamy więc trochę czasu, by dopełnić diagnostyki. Wykorzystujemy to i z materiału pierwotnego określamy podtyp molekularny nowotworu.
Najpóźniej taka diagnostyka powinna być wykonana z materiału pooperacyjnego. To konieczne, ponieważ musimy zdecydować o rodzaju leczenia uzupełniającego. Nie możemy tego zrobić bez określenia podtypu molekularnego. Najwięcej pacjentek jest w pierwszym i drugim stadium zaawansowania; one bezwzględnie wymagają określenia podtypu molekularnego, by leczyć je adekwatnie do ich potrzeb.
Jak w leczeniu raka endometrium sprawdza się immunoterapia? U jakich pacjentek ona jest najbardziej skuteczna?
Immunoterapię możemy obecnie stosować w Polsce u naszych pacjentek, które mają albo pierwotnie przerzuty w momencie rozpoznania, albo wznowę nieoperacyjną. Generalnie, u ok. 1/3 leczonych przez nas pacjentek dochodzi do rozsiewu choroby. Określenie podtypu molekularnego pozwala nam na wyodrębnienie kobiet, które reagują szczególnie dobrze na immunoterapię; to pacjentki, które mają tzw. niestabilność mikrosatelitarną lub podtyp p53. Możemy je leczyć w drugiej linii, ale wiemy, że już w pierwszej linii reagują one rewelacyjnie na immunoterapię. Pacjentki z innymi podtypami reagują znacznie słabiej – choć obecne rejestracje światowe mówią, że w pierwszej linii powinniśmy podawać immunoterapię wszystkim pacjentkom, u których nie ma przeciwwskazań. Jednak korzyści są bardzo różne w poszczególnych podgrupach. Największe korzyści osiągają pacjentki z niestabilnością mikrosatelitarną i podtypem p53. W tym przypadku nie ma żadnych wątpliwości, że powinny otrzymywać takie leczenie.
W Polsce stosowanie immunoterapii jest jeszcze nierefundowane w pierwszej linii. Mówię „jeszcze”, ponieważ wszyscy trzymamy kciuki za nową listę refundacyjną i bardzo liczymy na to, że przed wakacjami taka opcja stanie się dostępna dla polskich pacjentek (leczenie weszło do refundacji od 1 kwietnia 2025 – przyp. red).
Obecnie w Polsce immunoterapia może być stosowana w nawrocie choroby lub wówczas, gdy od razu przy rozpoznaniu mamy do czynienia z rozsiewem?
Tak, dziś mamy w Polsce dostępne leczenie w drugiej linii, czyli w sytuacji progresji po chemioterapii, oraz wtedy, gdy choroba została rozpoznana w stadium rozsiewu. Immunoterapia jest wskazana w tym przypadku dla pacjentek z niestabilnością mikrosatelitarną.
Obecnie w programie lekowym jest dostępny dostarlimab, czyli pierwsza immunoterapia, która pokazała się w raku endometrium, jak również pembrolizumab. Doświadczenia z dostarlimabem są najdłuższe; lek jest w Polsce refundowany już od ponad roku. Mamy już sporo pacjentek w ten sposób leczonych; jeśli zareagują na leczenie, to odpowiedź na nie jest bardzo długa, choroba nie postępuje.
Dlaczego tak ważne jest to, żeby była możliwość stosowania immunoterapii już w pierwszej linii, a nie dopiero w nawrocie?
Ma to ogromne znaczenie. W chorobie rozsianej wiele pacjentek tracimy w momencie progresji po pierwszej linii, gdyż progresja choroby nowotworowej często wiąże się z dużym pogorszeniem stanu sprawności, wydolności narządów i pacjentki nie są kandydatkami do leczenia w drugiej linii. Tracimy ok. 50 procent pacjentek, które mogłyby odnieść korzyść, gdyby były leczone immunoterapią w pierwszej linii. Jeśli nie wykorzystamy optymalnie pierwszego planu leczenia, by uzyskać największe korzyści, to w przypadku wielu kobiet może nie być już nawet możliwe leczenie w drugiej linii.
Odpowiedź na leczenie w pierwszej linii może być też dłuższa?
Tak, to naturalne w chorobie zaawansowanej, że najdłużej trwa pierwsza odpowiedź na leczenie. Kolejne są coraz krótsze. Dlatego największa korzyść z interwencji jest w przypadku leczenia w pierwszej linii rozsianej choroby nowotworowej.
Jeśli chodzi o możliwość zastosowania immunoterapii w pierwszej linii, to są już rejestracje europejskie dla trzech leków – dostarlimabu, pembrolizumabu i durwalumabu.
Pierwsze dane na temat leczenia w pierwszej linii zostały opublikowane pod koniec marca 2023; dotyczyły bardzo dużej grupy pacjentek leczonych dostarlimabem. Jest ona przez cały czas obserwowana, są również analizy podgrup molekularnych poszczególnych podtypów raka endometrium. Tego jeszcze nie mamy w przypadku atezolizumabu i durwalumabu.
Leki stosuje się długo, do progresji choroby. Czy immunoterapia jest bezpieczna przy długim stosowaniu?
Na pewno jest to terapia dużo bezpieczniejsza niż długotrwała chemioterapia. Oczywiście, ma swoją specyfikę, mogą wystąpić działania niepożądane. Leki z grupy immunoterapii mają za zadanie pobudzić naszą odporność, odpowiedź zapalną organizmu względem nowotworu. To się udaje, jednak w wyniku pobudzenia odporności może dojść do powikłań wynikających z tego, że powstają stany zapalne naszych własnych tkanek. Może dojść do zapalenia tarczycy, jelit, zmian skórnych, jednak uczymy się te skutki uboczne kontrolować. Poza tym immunoterapia podawana w monoterapii jest leczeniem, w którym bardzo rzadko występują toksyczności znacznego stopnia. Z całą pewnością korzyści ze stosowania leczenia są znacznie większe niż ewentualne skutki uboczne.
Te wszystkie działania: lepsza diagnostyka, immunoterapia w pierwszej linii dają szansę na to, że mniej kobiet będzie umierać z powodu raka endometrium?
Tak, rak endometrium to w pewnym sensie choroba cywilizacyjna, często kojarząca się z otyłością, nadciśnieniem, zespołem metabolicznym. Na pewno musimy zapobiegać czynnikom ryzyka, jednak na raka endometrium chorują też kobiety szczupłe. Wiele z nich umierało.
Dzięki dopasowaniu odpowiednich metod leczenia do podtypu raka endometrium mamy szansę uderzyć w nowotwór z adekwatną siłą.
Immunoterapia wydłuża życie. Być może nie potrafimy jeszcze dzięki niej wyleczyć pacjentek, jednak możemy spowodować, że będą one żyły znacznie dłużej i w znacznie lepszym komforcie. Na pewno będzie to bardziej realne, gdy będziemy mieć możliwość zastosowania immunoterapii już w pierwszej linii.
Czytaj też:
Nowe szanse dla pacjentów onkologicznych. Nowoczesne terapie dla kobiet i mężczyzn